Оценка эффективности применения метронидазола при подготовке к кесареву сечению беременных с бактериальным вагинозом.
Бадаева А.А., Волков В.Г. Дата публикации на сайте: 2012-01-14 Доступна также в печатной версии журнала Резюме | Полный текст | Скачать в PDF
Резюме:
Бактериальный вагиноз является серьезным фактором риска развития инфекционных осложнений в послеродовом периоде. Установлено, что у женщин с бактериальным вагинозом, которые получали лечение метронидазолом в дозе 500 мг 2 раза в день в течение 5 дней, в послеоперационном периоде зарегистрировано значительно меньшее количество случаев развития лихорадки, лейкоцитоза и патологических изменений в матке.
Ключевые слова: кесарево сечение, бактериальный вагиноз, послеоперационные осложнения, метронидазол
ФГБОУ ВПО «Тульский государственный университет», медицинский институт, кафедра акушерства и гинекологии
Введение
Бактериальный вагиноз (БВ), встречающийся с частотой до 25%, у беременных является серьезным фактором риска развития инфекционных осложнений после родов [1,2]. Отмечается взаимосвязь между наличием БВ и развитием послеродового эндометрита, в том числе и после кесарева сечения [4; 5]. Вероятность возникновения эндометрита у женщин с БВ в 10 раз выше, чем у здоровых [1; 2]. Профилактика гнойно-воспалительных заболеваний, в том числе послеродового эндометрита, является актуальной проблемой в акушерской практике [1; 2; 6].
Цель исследования
Целью исследования было оценить эффективность применения метронидазола в программе предоперационной подготовки при плановой операции кесарева сечения у беременных с бактериальным вагинозом.
Материалы и методы
В период с января 2009 г. по июль 2011 г. в ГУЗ ТО «Тульский областной перинатальный центр» (гл. врач – заслуженный врач РФ Власова Н.С.) были обследованы 217 женщин с одноплодной беременностью. Было проведено когортное исследование, направленное на выявление взаимосвязи между наличием БВ у беременной и развитием осложнений в послеоперационном периоде. Дизайн (алгоритм) исследования представлен на рисунке 1.
 | Рисунок 1. Алгоритм проведенного когортного исследования, отражающий численность объектов исследования, принцип формирования групп исследования и дальнейшую оценку клинических исходов. |
Критериями включения в исследование были наличие одноплодной беременности, обследование беременной на БВ, срочные роды (37-41 нед.), родоразрешение методом кесарева сечения. Критерием исключения являлись несвоевременное излитие околоплодных вод и несвоевременное развитие родовой деятельности. В связи с несоответствием критериям из исследования были исключены 15 женщин, после чего общая численность составила 202 наблюдаемых.
Женщины были обследованы в течение всей беременности, во время родов и послеродового периода с целью дальнейшего проспективного анализа данных.
Из 202 женщин в сроке от 16 до 30 недель беременности получали лечение по поводу микоплазмоза – 23,7% (n=48), уреаплазмоза – 19,8% (n=40), хламидиоза – 20,7% (n=42). Препаратом выбора был джозамицин в дозировке 500 мг 2 раза в день в течение 10 дней. При выявлении цитомегаловирусной – 4,9% (n=10), герпетической – 20,7% (n=42), папиломавирусной инфекций – 11,9% (n=24%) применялись рекомбинантные человеческие альфа-2 интерфероны (Генферон 500000, Кипферон по 1 свече 2 раза день 7-10 дней во влагалище). В случае трихомониаза (2,5% n=5) лечение представляло собой свечи Клион Д-100 (метронидазол 100 мг, миконазол 100 мг).
Течение послеоперационного периода оценивали с использованием таких показателей, как температура тела, количество лейкоцитов в общем анализе крови на 5-е сутки послеоперационного периода и данных ультразвукового сканирования. УЗИ матки проводили на аппаратах Aloka 3500 (Hitachi Aloka Medical, Ltd., Япония), Toshiba Xario (Toshiba America Medical Systems, Inc., США) на 5-е сутки послеоперационного периода. Всем родильницам выполняли трансабдоминальное сканирование конвексным датчиком 3,5 Мгц. При трансабдоминальной эхографии измеряли длину (А), ширину (Б) и переднезадний размер матки (С), оценивали размер полости, наличие патологических включений, состояние шва на матке. Объем матки оценивали по формуле: V=0,5236*А*В*С.
С целью дальнейшего анализа данных было сформировано 3 группы. I группа (n=102) – беременные с БВ, получавшие лечение метронидазолом в дозе 500 мг 2 раза в день в течение 5 дней, II (n=50) – женщины с БВ, не получавшие терапию или отказавшиеся от лечения, III (n=50) – здоровые женщины.
Обследованные женщины не имели значимых различий ни по возрасту (p>0,05), ни по паритету (p>0,05) (табл. 1).
Таблица 1. Возраст беременных различных групп.
| Возраст | Группа | | I (n=102) | II (n=50) | III (n=50) | | До 25 лет | 30 (29,4%) | 15 (30%) | 14 (28%) | | С 26 до 30 лет | 23 (22,5%) | 14 (28%) | 15 (30%) | | С 31 до 35 лет | 30 (29,4%) | 11 (22%) | 10 (20%) | | Старше 35 лет | 19 (18,7%) | 10 (20%) | 11 (22%) |
Примечание: Возрастные характеристики беременных разделены на категории: до 25 лет, 26-30 лет, 31-35 лет, старше 35 лет.
Повторнобеременные в I группе составили 68,6% (n=70), во II – 64% (n=32), в III – 60% (n=30), повторнородящие в I группе составили 60,8% (n=62), во II – 60% (n=30), в III – 60% (n=30) (p>0,05).
Во всех группах с практически равной частотой встречались заболевания сердечно-сосудистой системы, почек, эндокринопатии (р>0,05).
Показаниями к оперативному родоразрешению являлись: рубец на матке – 28,4% (n=29) в I группе, и по 30% (n=15) во II и в III группах; тазовое предлежание крупного плода (18,7% (n=19), 16% (n=8) и 18% (n=9), соответственно), сочетанные показания (21,6% (n=22), 20% (n=10) и 18% (n=9), соответственно), хроническая внутриутробная гипоксия плода и хроническая плацентарная недостаточность (14,7% (n=15), 16% (n=8) и 16% (n=8), соответственно) и др.
Материалы исследования обработаны методами математической статистики [3] с использованием программного обеспечения – пакет Statistica 7.0 (StatSoft, Inc., США), MS Excel (Microsoft, США).
Производились оценка абсолютного риска (АР), уменьшения абсолютного риска (УАР), относительного риска (ОР), отношения шансов (ОШ), доверительных интервалов (ДИ) к ОШ, определение числа нуждающихся в лечении (ЧПЛП), а также сравнение относительных частот в двух группах. АР – это вероятность события, которое может произойти, т.е. вероятность воздействия при определенных условиях на состояние здоровья индивидуума или популяции. УАР – разность между двумя АР, которая может описать подверженность событию (опасности или вмешательству): УАР=АР1-АР2.
ОР – это отношение двух АР, т.е. отношение рисков, которое напрямую связано с когортным исследованием и помогает судить о риске в перспективе. ОР – показатель связи между характеристиками группы и развитием исследуемого события (например, болезни или осложнений). ОР=АР в исследуемой группе / АР в контрольной группе. ОШ и ДИ – выражают вероятность того, что событие произойдет, по сравнению с вероятностью того, что оно не произойдет. ЧПЛП – это число пациентов, которых надо лечить, чтобы предотвратить один неблагоприятный исход.
Таблица 2. Сравнительная характеристика беременных разных групп.
| Признак | Группа | | I группа (n=102) | II группа (n=50) | III группа (n=50) | | Абс. | Отн. (%) | Абс. | Отн. (%) | Абс. | Отн. (%) | | Воспалительные заболевания в анамнезе | 33 | 32,3% | 10 | 20% | 10 | 20% | | Выкидыши | 29 | 28,4% | 13 | 26% | 10 | 20% | | Гестоз легкой и средней степени тяжести | 44 | 43,1% | 20 | 40% | 20 | 40% | | Хроническая плацентарная недостаточность | 50 | 49% | 24 | 48% | 28 | 56% | | Угроза прерывания беременности | 19 | 18,6% | 10 | 20% | 11 | 22% | | Анемия беременных | 15 | 14,7% | 8 | 16% | 10 | 20% |
Примечание: Указаны анамнестические и клинические (развившиеся в течение настоящей беременности) данные, по которым проводился анализ между группами беременных.
Результаты
Отношение здоровых женщин (n=50) к беременным с выявленным БВ, прошедшим (n=102) и непрошедшим (n=50) лечение метронидазолом, составило 1:2:1, соответственно.
Доля женщин с повышением температуры тела >37 °C составила 14,7% (15/102) в I группе, 36% (18/50) – во II и 16% (8/50) – в III. Значимые различия (p<0,05) выявлены между I и II, II и III группами, т.е. группа женщин, получавших лечение БВ, показала сходные результаты со здоровыми родильницами, а женщины с БВ значительно чаще демонстрировали повышение температуры тела >37 °C (рис. 2).
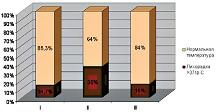 | Рисунок 2. Лихорадка у обследованных родильниц.
Примечание: Процентное соотношение развития лихорадки в каждой из групп. |
АР развития лихорадки при БВ составляет 36%, но лишь 15% при лечении БВ метронидазолом. Лечение БВ снижает риск повышения температуры на 21,3% (УАР). Риск развития лихорадки при лечении БВ составляет 59% от риска при выжидательном наблюдении, т.е. ОР повышения температуры на 41% меньше при лечении, чем в его отсутствии. ОШ повышения температуры при лечении БВ к шансу лихорадки при отсутствии терапии равно 0,31 при 95% ДИ = [0,14; 0,68]. Около 7 женщин будут нуждаться в лечении БВ на каждый случай предотвращения развития повышения температуры тела в послеоперационном периоде (ЧПЛП). Процент женщин с количеством лейкоцитов >9,0х109/л составил 19,6% (20/102) в I группе, 28% (18/50) – во II и 22% (11/50) – в III группе, соответственно. Значимые различия (p<0,05) выявлены между I и II, II и III группами, т.е. группа женщин, получавших лечение БВ, показала сходные результаты со здоровыми родильницами, а женщины с БВ значимо чаще демонстрировали повышение количества лейкоцитов >9,0х109/л (рис. 3). АР развития лейкоцитоза при БВ составляет 28%, при лечении БВ метронидазолом – 19,6%. Лечение БВ снижает риск повышения количества лейкоцитов на 8,4% (УАР). ОР повышения лейкоцитов при лечении БВ составляет 70% от риска при выжидательном наблюдении, т.е. ОР лейкоцитоза на 30% меньше при лечении, чем при его отсутствии. ОШ повышения лейкоцитов >9,0х109/л при лечении БВ к шансу лейкоцитоза при отсутствии терапии равно 0,44 при 95% ДИ = [0,21; 0,92]. Около 12 женщин будут нуждаться в лечении БВ на каждый случай предотвращения развития повышения количества лейкоцитов в послеоперационном периоде (ЧПЛП).
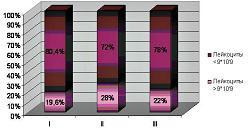 | Рисунок 3. Лейкоцитоз у обследованных родильниц.
Примечание: Процентное соотношение развития лейкоцитоза в каждой из групп. |
По результатам проведенного УЗИ в послеоперационном периоде, патологические включения или сгустки крови в полости матки были обнаружены в 8,8% (9/102) случаев в I группе, в 16% (8/50) – во II и в 8% (4/50) – в III группе женщин. ОШ осложнений со стороны матки при лечении БВ к шансу развития осложнений при отсутствии терапии равно 0,51 при 95% ДИ = [0,19; 1,37]. Во II группе выявлены следующие изменения: инфильтрация рубца и гематома – в 14% (7/50) наблюдений. У здоровых и получавших лечение от БВ родильниц подобной патологии не наблюдалось. Значимые различия (p<0,05) выявлены между I и II, II и III группами, т.е. группа женщин, получавших лечение БВ, показала сходные результаты со здоровыми родильницами, а у женщин с БВ значимо чаще регистрировалась патология со стороны матки. Проведена оценка размеров полости матки, результаты представлены в таблице 3. Значимые различия (p<0,05) выявлены между I и II, II и III группами, т.е. группа женщин, получавших лечение БВ, показала сходные результаты со здоровыми родильницами, а у женщин с БВ значимо чаще размеры полости матки не соответствовали норме (в норме щелевидная полость). Кроме того, во II группе в 8 наблюдениях (16%) имело место сочетание изучаемых показателей (гипертермия, лейкоцитоз, изменения по УЗИ). Такая динамика в послеоперационном периоде потребовала дополнительной терапии, а в 2 наблюдениях (4%) – выскабливания полости матки, что в совокупности привело к увеличению продолжительности нахождения родильниц в стационаре.
Таблица 3. Размеры полости матки родильниц.
| I группа (n=102) | II группа (n=50) | III группа (n=50) | | Щелевидная полость | 62 (60,8%) | 20 (40%) | 30 (60%) | | Размер полости до 10 мм | 30 (29,4%) | 20 (40%) | 14 (28%) | | Размер полости более 10 мм | 10 (9,8%) | 10 (20%) | 6 (12%) |
Примечание: Размеры полости матки родильниц в послеродовом периоде. Нормальной УЗ-картиной в послеродовом периоде является щелевидная полость матки.
Обсуждение
В настоящее время широко обсуждается проблема БВ как одного из факторов риска развития преждевременных родов, гнойно-воспалительных осложнений [2; 4]. Предлагаются разнообразные подходы к лечению БВ: назначение пробиотиков, антибиотиков, соблюдение режима питания и диеты [1; 2; 5]. Однако исследований, которые обосновывали бы назначение метронидазола женщинам с БВ с целью их подготовки к плановому кесареву сечению, в доступной литературе не найдено. Нами установлено, что применение метронидазола у женщин с БВ перед операцией кесарева сечения приводит к снижению в послеоперационном периоде риска развития лихорадки на 21,3%, лейкоцитоза – на 8,4% и к значимому уменьшению патологических изменений в матке по данным УЗИ.
Выводы
Лечение бактериального вагиноза во время беременности (метронидазол по 500 мг 2 раза в день в течение 5 дней внутрь) значимо облегчает течение послеоперационного периода. Следует внести исследование на бактериальный вагиноз в стандарт обследования беременных при подготовке к плановому оперативному родоразрешению.
Литература:
1. Василенко Л.В., Моррисон А.В., Фролова Л.Ю. // Современные пути решения актуальных проблем акушерства и гинекологии. – 2005. – С. 40-42.
2. Гомберг М.А., Плахова К. // Журнал доказательной медицины для практикующих врачей. – 2005. – Т. 7, № 3. – С. 210-214.
3. Ланг Т.А., Сесик М. // Практическая медицина. – 2011. – 478 с.
4. Прилепская В.Н., Байрамова Г.Р. // Русский медицинский журнал. – 2002. – Т. 10, № 18. – С. 705-797.
5. Радзинский В.Е., Ордиянц И.М. // Гинекология. – 2006. – Т. 8, №1. – С. 2-3.
6. Playford E.G., Sorrell T.C. // Semin Respir Crit Care Med. – 2007. – Vol 28. – №6. – P. 678–688.
METRONIDAZOLE EFFICIENCY IN PREPARATIONS FOR CAESAREAN SECTION IN WOMEN WITH BACTERIAL VAGINOSIS
Badaeva A.A., Volkov V.G.
Tula State University, Medical Institute, Chair of Obstetrics and Gynecology
Summary: Bacterial vaginosis is a serious risk factor of postnatal infectious complications development. It was established that there were significantly fewer cases of fever, leukocytosis and uterine disorders development during postnatal period among women with bacterial vaginosis treated by metronidazole in a dose of 500 mg twice a day within 10 days, than among untreated women.
Key words: caesarean section, bacterial vaginosis, post-operative complications, metronidazole |
|